REUTERS
Cerca del 50% de los pacientes diagnosticados con covid-19 han experimentado problemas neurológicos.
Algunos científicos sospechan que el covid-19 causa insuficiencia respiratoria y muerte no por daño a los pulmones, sino al cerebro. Y que otros síntomas de esos problemas neurológicos incluyen dolores de cabeza, derrames cerebrales y convulsiones.
Para Julie Helms, comenzó con un puñado de pacientes ingresados en su Unidad de Cuidados Intensivos (UCI) en el Hospital Universitario de Estrasburgo, en el noreste de Francia, a principios de marzo de 2020.
En cuestión de días, todos los pacientes en la UCI tenían covid-19, y no eran solo sus dificultades respiratorias las que le causaron alarma.
"Estaban extremadamente agitados y muchos tenían problemas neurológicos, principalmente confusión y delirio", afirma.
"Estamos acostumbrados a tener algunos pacientes en la UCI que están agitados y requieren sedación, pero esto fue completamente anormal. Ha sido muy aterrador, especialmente porque muchas de las personas que tratamos eran muy jóvenes, muchas de 30 y 40 años, incluso de 18 años".
Helms y sus colegas publicaron un pequeño estudio en el New England Journal of Medicine que documenta los síntomas neurológicos en sus pacientes con covid-19, que van desde dificultades cognitivas hasta confusión.
Todos son signos de "encefalopatía" (el término general para daño al cerebro), una tendencia que los investigadores en Wuhan habían notado en los pacientes con coronavirus en febrero pasado.
Ahora, más de 300 estudios de todo el mundo han encontrado una prevalencia de anomalías neurológicas en pacientes con covid-19, que incluyen desde síntomas leves como dolores de cabeza, pérdida del olfato (anosmia) y sensaciones de hormigueo (arcoparastesia), hasta resultados más graves como afasia (incapacidad para hablar), ataques cerebrales y convulsiones.
 GETTY IMAGES
GETTY IMAGES
Esto se suma a los hallazgos recientes de que el virus, que se ha considerado en gran medida como una enfermedad respiratoria, también puede causar estragos en los riñones, el hígado, el corazón y casi todos los sistemas de órganos del cuerpo.
"Todavía no sabemos si la encefalopatía es más grave con covid-19 que con otros virus, pero puedo decirle que lo hemos estado viendo bastante", dice la neuróloga Elissa Fory de la Fundación Henry Ford en Detroit, Michigan, en Estados Unidos.
"A medida que aumenta el número de casos comienzas a ver no solo las manifestaciones comunes sino también las poco comunes, y las estamos viendo todas a la vez, lo cual no es algo que ninguno de nosotros haya encontrado en nuestras vidas".
Las estimaciones de la prevalencia exacta varían, pero parece que aproximadamente el 50% de los pacientes diagnosticados con Sars-CoV-2, el virus responsable de causar la enfermedad covid-19, han experimentado problemas neurológicos.
El alcance y la gravedad de estos problemas neurológicos ha pasado desapercibido.
La mayoría de las personas, incluidos los médicos, pueden no reconocer las anormalidades neurológicas por lo que son cuando aparecen: alguien que sufre una convulsión simplemente puede verse aturdido, sin temblores ni sacudones.
Con sus maquinas que emiten pitidos, medicamentos sedantes y el aislamiento de la internación, el entorno de las UCI puede exacerbar e inducir el delirio, lo que dificulta nuestra capacidad de vincular cualquier síntoma con el virus.
Para complicar aún más las cosas, a muchas personas que sufren los efectos del Sars-CoV-2 nunca se les realiza la prueba del virus, especialmente si no presentan tos ni fiebre.
 REUTERS
REUTERS
Significa que si tienen síntomas neurológicos, es posible que nunca sepamos si estaban relacionados con el Sars-CoV-2.
"De hecho, hay un porcentaje significativo de pacientes con covid-19 cuyo único síntoma es la confusión" -no tienen tos ni fatiga-, dice Robert Stevens, profesor asociado de anestesiología y medicina de cuidados críticos en Johns Hopkins Medicine en Baltimore, Maryland, EE.UU.
"Nos enfrentamos a una pandemia secundaria de enfermedades neurológicas".
¿Puede el virus infectar el cerebro?
La mayoría de los investigadores creen que el efecto neurológico del virus es un resultado indirecto de la falta de oxígeno en el cerebro (la "hipoxia feliz" exhibida por muchos pacientes) o el subproducto de la respuesta inflamatoria del cuerpo (la famosa "tormenta de citocinas").
Tanto Fory como Helms creen que los efectos neurológicos están "mediados por citocinas".
Otros no están tan seguros: cada vez hay más evidencia de que el virus realmente puede invadir el cerebro mismo.
"Si me hubieras preguntado hace un mes si había alguna evidencia publicada de que el Sars-CoV-2 podía cruzar la barrera hematoencefálica habría dicho que no, pero ahora hay muchos informes que muestran que definitivamente sí puede", dice Stevens.
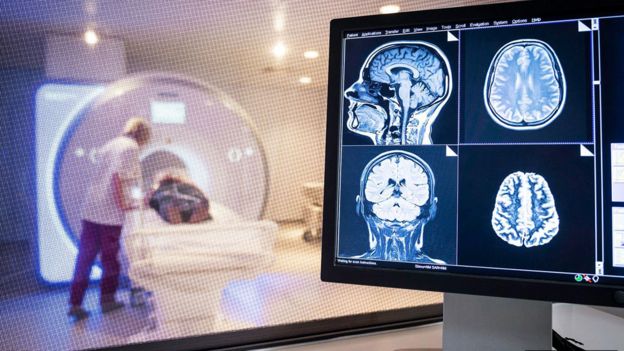
En Japón, los investigadores informaron el caso de un hombre de 24 años que fue encontrado inconsciente en el suelo en un charco de su propio vómito.
Experimentó convulsiones generalizadas mientras lo trasladaban al hospital. Una resonancia magnética de su cerebro reveló signos agudos de meningitis viral (inflamación del cerebro), y una punción lumbar detectó Sars-CoV-2 en su líquido cefalorraquídeo.
 SCIENCE PHOTO LIBRARY
SCIENCE PHOTO LIBRARY
Los investigadores chinos también encontraron rastros del virus en el líquido cefalorraquídeo de un paciente masculino de 56 años que padecía encefalitis severa.
Y en un examen post mortem de un paciente de covid-19 en Italia, los investigadores detectaron partículas virales en las células endoteliales que recubren los vasos sanguíneos del cerebro.
En algunos países, como Francia, las autopsias de pacientes con covid-19 están altamente restringidas (o totalmente prohibidas), lo que hace que el hallazgo italiano sea aún más importante y preocupante.
De hecho, algunos científicos ahora sospechan que el virus causa insuficiencia respiratoria y muerte no por daños en los pulmones sino por daños en el tronco encefálico, el centro de comando que garantiza que sigamos respirando incluso cuando estamos inconscientes.
El cerebro normalmente está protegido de enfermedades infecciosas por lo que se conoce como la "barrera hematoencefálica": un revestimiento de células especializadas dentro de los capilares que atraviesan el cerebro y la médula espinal. Estos impiden que los microbios y otros agentes tóxicos infecten el cerebro.
Si el Sars-CoV-2 puede cruzar esta barrera, sugiere que el virus no solo puede ingresar al núcleo del sistema nervioso central, sino que también puede permanecer allí, con el potencial de regresar años después.
Aunque es inusual, este comportamiento no es desconocido entre los virus: el virus de la varicela Herpes zoster, por ejemplo, comúnmente infecta las células nerviosas de la columna vertebral, y luego reaparece en la edad adulta como culebrilla: aproximadamente el 30% de las personas que experimentaron varicela en la infancia desarrollan culebrilla en algún momento de sus vidas.
Otros virus han causado impactos a largo plazo mucho más devastadores.
 GETTY IMAGES
GETTY IMAGES
Uno de los más notorios fue el virus de la gripe responsable de la pandemia de 1918, que causó daños permanentes y profundos a las neuronas de dopamina del cerebro y del sistema nervioso central.
(Si bien se supone desde hace tiempo que la influenza no puede cruzar la barrera hematoencefálica, algunos científicos ahora piensan que sí puede).
Se estima que cinco millones de personas en todo el mundo sufrieron una forma de agotamiento extremo conocida como "enfermedad del sueño" o "encefalitis letárgica".
Entre los que sobrevivieron, muchos permanecieron en un estado de animación suspendida. "No transmitían ni sentían la sensación de vida; eran tan insustanciales como los fantasmas y tan pasivos como los zombis ", escribió Oliver Sacks en sus memorias de 1973, "Awakenings" (Despertares).
Sacks describió a los pacientes que permanecieron en este estupor durante décadas hasta que el medicamento L-DOPA los revivió, reponiendo los niveles del neurotransmisor dopamina.
David Nutt, profesor de neuropsicofarmacología en el Imperial College de Londres, dice que él mismo trató a muchos pacientes en las décadas de 1970 y 1980 que habían sufrido depresión clínica severa desde la pandemia de influenza de 1957 en Reino Unido.
"Su depresión era duradera y era sólida; era como si todos sus circuitos emocionales se hubieran desconectado", dice, advirtiendo que podríamos ver lo mismo nuevamente, pero a una escala mucho mayor.
"Las personas que reciben el alta de la UCI con covid-19 deben ser monitoreadas sistemáticamente a largo plazo para detectar cualquier evidencia de daño neurológico, y luego recibir tratamientos intervencionistas si es necesario".
 REUTERS
REUTERS
Los pacientes que presentan síntomas deben pasar a los ensayos de intervención, como los antidepresivos selectivos de los inhibidores de la recaptación de serotonina (ISRS) o los interferones beta (proteínas naturales que a menudo se administran como medicamentos para afecciones como la esclerosis múltiple) para mitigar el daño y prevenir más efectos a largo plazo.
Pero esto simplemente no se está haciendo, dice: "Lo que realmente me molesta es que cada institución de la salud en Reino Unido está analizando los síntomas del covid, pero nadie está analizando los mecanismos neurológicos, como la cantidad de serotonina en el cerebro."
Nutt planea inscribir a 20 pacientes de covid-19 que desarrollaron depresión u otra afección neuropsiquiátrica en un estudio que utilizará los escáneres PET de vanguardia del Imperial College para buscar signos de inflamación cerebral o anormalidades en los niveles de neurotransmisores.
En Baltimore, Stevens también está planeando un estudio a largo plazo en pacientes con covid-19 dados de alta de la UCI, que también realizará escáneres cerebrales y pruebas cognitivas detalladas sobre funciones como la capacidad de memoria.
Y en Pittsburgh, a través del Estudio del Consorcio Global de Disfunción Neurológica en covid-19, Sherry Chou, neuróloga de la Universidad de Pittsburgh, ha coordinado a científicos de 17 países para monitorear colectivamente los síntomas neurológicos de la pandemia, incluso a través de escáneres cerebrales.
Aunque el impacto del virus en los pulmones es la amenaza más inmediata y aterradora, el impacto duradero en el sistema nervioso será mucho mayor y mucho más devastador, dice Chou.
"Aunque los síntomas neurológicos son menos comunes en covid-19 que los problemas pulmonares, la recuperación de las lesiones neurológicas a menudo es incompleta y puede llevar mucho más tiempo en comparación con otros sistemas de órganos (por ejemplo, los pulmones) y, por lo tanto, resulta en una discapacidad general mucho mayor, y posiblemente más muerte ", dice ella.
 REUTERS
REUTERS
En Francia, Helms sabe mejor que casi nadie lo intensos que pueden ser los impactos neurológicos. Tuvimos que retrasar su entrevista con la BBC después de que una de sus pacientes con covid-19, que fue dada de alta del hospital hace dos meses pero todavía sufría de fatiga viral y depresión severa, requirió una consulta urgente por riesgo de suicidio.
Y esa paciente no es única: ha visto a muchas personas en estados de angustia similares.
"Está confundida, no puede caminar y solo quiere morir, es realmente horrible", dice Helms. "Solo tiene 60 años, pero me dijo 'el covid me ha matado', es decir, que le ha matado el cerebro. Ella simplemente no quiere nada más de la vida".
"Esto ha sido especialmente difícil porque no sabemos cómo prevenir este daño en primer lugar. Simplemente no tenemos ningún tratamiento que prevenga cualquier daño cerebral".
Los pacientes que experimentan insuficiencia pulmonar pueden usar un respirador y los riñones pueden rescatarse con una máquina de diálisis y, con algo de suerte, ambos órganos se recuperarán. Pero no hay una máquina de diálisis para el cerebro.
Esta nota fue publicada originalmente en BBC Future. Haz clic aquí para leer su versión original (en inglés).